Insult
Käesoleva infolehe eesmärk on anda patsiendile ülevaade insuldi olemusest ja ravivõimalustest.
Haiguse olemus ja esinemine
Insult on ajuveresoonte äkiline ummistus või lõhkemine, mis häirib aju verevarustust. Kahjustatud ajuosa ei saa piisavalt hapnikku ega toitaineid ning seepärast võivad aju närvirakud mõne minuti jooksul tugevasti kahjustuda või hukkuda. Insulti nimetatakse ka ajurabanduseks. Ladina keeles tähistab seda sõna insultus, inglise keeles stroke.
Eestis on iga 100 000 elaniku kohta aastas keskmiselt 200 insuldijuhtu. Neist ligi 80% moodustavad trombide või embolite (veresoont ummistavate kehakeste) tekitatud ajuinfarktid.
Insuldijuhtudest umbes 20% põhjuseks on aju verevalumid. Surmapõhjuste seas on insult Eestis kolmandal kohal, südameinfarkti ja vähktõve järel.
Haiguse tekkimise riskitegurid
Insuldi tekkimise põhjused kujunevad aastatega. Sealjuures on tähtis osa riskiteguritel, millest olulisemad on ebatervislik eluviis (suitsetamine, alkoholi liigtarbimine), kõrge vererõhk, südamehaigused, unearterite ahenemine, eelnev insult või mini-insult (aju verevarustuse mööduv häire) ja suhkurtõbi.
Insuldil eristatakse kolme alaliiki:
- ajuinfarkt
- ajusisene verejooks (verevalandus)
- ämblikvõrkkestaalune verejooks (subarahnoidaalne verevalandus)
1. Ajuinfarkt
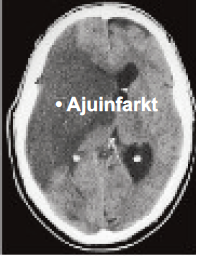
Ajuinfarkt tekib veresoone ummistuse tulemusel. Sageli on selle põhjuseks veresoonte lupjumine ehk ateroskleroos, mille tekkimist soodustavad suitsetamine, suhkurtõbi, kõrge vererõhk, vere kõrge kolesteroolisisaldus ja vanus. Ajuinfarkti puhul võib veresoone sulgeda ka embol – veresoone topistus, mis koosneb tavaliselt vereklombist või veresoone seinas paikneva lubjastunud naastu tükkidest ja mida kantakse verevooluga näiteks südamest või unearteritest.
2. Ajusisene verejooks
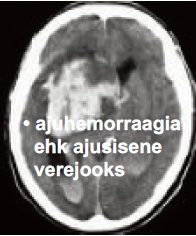
Ajuarteri lõhkemisel tekib ajusisene verejooks, mis põhjustab verevalumi ja seda ümbritseva turse tõttu ajukahjustuse. Riskiteguriks on sageli kõrge vererõhk.
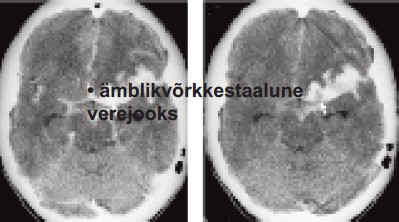
3. Ämblikvõrkkestaalune verejooks
Veresoon lõhkeb kohas, kus juba esineb ajuarteri seina kaasasündinud kotjas väljasopistis ehk aneurüsm. Veri pääseb ajukelmete alla, raskemal juhul ka ajukoesse. Seda insuldi liiki
on teistest liikidest lihtne eristada iseloomulike sümptomite tõttu (äkki tekkinud väga tugev peavalu, teadvushäire).
Insuldi sümptomid
Insuldi hoiatussümptomid on järsk seletamatu tuimus või „sipelgate jooksmise” tunne ühes kehapooles, järsku tekkinud tugev peavalu, nägemishäire, rääkimise raskus või kõnes takerdumine, äkki tekkinud kohmakus või liikumatus. Mõnikord eelneb insuldile mini-insult, millel on samasugused nähud, kuid mis kestab lühikest aega (mõnest minutist paari tunnini).
Meditsiinikeeles nimetatakse seda transitoorseks isheemiliseks atakiks (TIA).
Kui Te tunnete nimetatud hoiatussümptomeid, siis pöörduge esimesel võimalusel arsti poole. Tehke seda ka siis, kui Teil on need sümptomid juba möödunud.
Järgnev tabel näitab, millise tõenäosusega tekib inimesel transitoorse isheemilise ataki ehk mini-insuldi järel insult.
| Insuldi tekkimise võimalus | Sagedus |
| 1 kuu jooksul | 5% |
| 1 aasta jooksul | 12% |
| 2 aasta jooksul | 20% |
| 3 aasta jooksul | 25% |
Kui inimesel on juba insult olnud, siis selle kordumise tõenäosus on järgmine.
| Insuldi tekkimise võimalus | Sagedus |
| 1 aasta jooksul | 10–18% |
| 2 aasta jooksul | 15–26% |
| 3 aasta jooksul | 20–34% |
Insuldi sümptomid ehk haigustunnused sõltuvad kahjustuskolde asukohast ja suurusest ning võivad olla väga erinevad.
Insuldile iseloomulik tunnus on ühe kehapoole halvatus. Häiritud on tundlikkus. Samas ei tarvitse need nähud esineda kõigil insuldihaigetel. Ka halvatuse ulatus võib erineda – see võib ulatuda vähesest nõrkusest füüsilise koormuse korral kuni täieliku liikumatuseni. Mõnikord võib ühe kehapoole halvatus olla väga tagasihoidlik, kuid samal ajal võib suurel määral väljenduda näohalvatus, mis häirib ka kõnet.
Parema kehapoole halvatusega võivad kaasneda kõnehäired. Vasakukäelistel võib kõnehäire esineda vasakpoolse halvatuse korral. Haige ei pruugi mõista räägitavat ja/või ei suuda ennast kõnes väljendada. Vasaku kehapoole halvatuse korral võib olla häiritud keha keskjoonest vasakule ääva ruumi adekvaatne tajumine.
Insuldi puhul võivad esineda veel neelamishäire, tasakaaluhäire ja nägemishäire. Insuldist tingitud nägemishäiret ei ole võimalik prillide ega silmaoperatsiooniga korrigeerida, sest kahjustatud pole mitte silm, vaid ajus asuv ala, mis nägemisaistinguid vastu võtab.
Raskete insuldijuhtude puhul võib patsiendil esineda uimasus või koguni teadvusekaotus. Insult võib põhjustada ka püsivat vaimsete võimete langust (dementsust), mille tõenäosus on suurem korduvate insultide puhul.
Haiguse kulg
Kui insuldiga kaasneb ulatuslik ajukahjustus, mis haarab elutähtsaid keskusi ajus, võib patsient surra. Esimeste nädalate jooksul sureb ligikaudu 30% haigetest. Pärast ägeda faasi möödumist insult otseselt eluiga ei lühenda. Insuldile on iseloomulik osaline iseeneslik paranemine, mis on kõige kiirem vahetult haigestumise järel.
Uuringud
Insuldi diagnoosimiseks hindavad arstid haiguse sümptomeid, uurivad patsiendi varasemaid haigusi ja teevad vajadusel lisauuringuid. Näiteks kompuutertomograafia uuring võimaldab eristada insuldi alaliike, et ravi täpsemalt korraldada.
Ravi ja protseduurid
Kahjustunud närvirakke ei ole kahjuks võimalik taastada. Esialgses ravis on kõige olulisem vereringe parandamine ja tüsistuste vältimine.
Patsientidel, kellel on insuldi tekkest möödunud vähem kui 4,5 tundi, teostatakse haiglas veenisisene trombolüüs (lõhustatakse ajuveresoontes olev tromb). Seda tehakse juhul, kui protseduurile pole vastunäidustusi. Trombolüüsravi ei anna tervistumiseks täielikku garantiid, kuid uuringud on näidanud, et trombolüüsravi saanud patsientidel oli 90 päeva möödudes väiksem füüsiline puue kui neil, kes seda ravi ei saanud.
Patsiendid, kellel on insuldi tekkimisest möödunud enam kui 4,5 tundi, kuid vähem kui 6 tundi, võivad saada raviks arterisisese trombolüüsi, mille riskid on võrreldavad veenisisese trombolüüsiga. Veel üks ravivõimalus on trombi mehaaniline eemaldamine spetsiaalsete vahenditega.
Edasise ravi käigus pööratakse olulist tähelepanu vererõhu alandamisele, südame rütmihäirete ravile ja diabeedi korrigeerimisele, et vältida insuldi kordumist. Paljudel juhtudel soovitatakse tarvitada regulaarselt väikeses annuses aspiriini.
Kui aspiriini on kasutatud juba enne insuldi teket, siis tuleb kasutada muud ravimit (clopidogrel).
Kirurgilise ravi vajalikkuse otsustab neurokirurg. Ajusisese verejooksu korral rakendatakse kirurgilist ravi harva. Oluliseks meetodiks on kirurgiline ravi aga aju aneurüsmi ja ämblikvõrkkestaaluse verejooksu puhul.
Taastusravi (liikumis- ja kõneravi) alustatakse niipea, kui patsiendi seisund seda võimaldab. Taastusravi tuleb jätkata ka haiglast lahkumise järel kodus. Patsiendid taastuvad erinevalt – mõned paranevad juba paari nädalaga. Püsivate jääknähtude puhul kestab taastumisprotsess kuid ja aastaid.
Mõõdukalt raskes seisundis patsiendid suunatakse statsionaarsele ravile taastusravikeskusesse või -osakonda. Püsivate jääknähtude korral on ülimalt oluline puudega kohaneda ning võtta eesmärgiks elada võimalikult täisväärtuslikku elu.
Vajadusel tuleb ravida depressiooni, mis insuldihaigete elukvaliteeti sageli halvendab.
Raske neuroloogilise puudega voodihaiged patsiendid suunatakse hooldusravile spetsiaalsetesse hooldusosakondadesse või soovi korral ka koju. Kui puue hooldusravis väheneb, suunatakse patsient taastusraviosakonda.
Prognoos
Insuldist paranemise prognoos on järgmine:
- ühe kuu jooksul pärast haigestumist lõpeb surmaga 17–34% esmastest insuldijuhtudest,
- ühe aasta jooksul sureb umbes 40% haigestunuist,
- ⅓ haigetest paraneb esimesest insuldiatakist täielikult,
- ⅓ saab kogu eluks kergeid kahjustusi,
- ⅓ jääb voodihaigeks või sureb.
Paranemise aste, ulatus ja kiirus on erinevad. Esimestel nädalatel paranetakse tavaliselt kiiresti, hiljem võib sümptomite vähenemise tempo aeglustuda. Paranemine on pikaajaline ja järkjärguline protsess ning seetõttu on oluline varuda kannatust.
Insuldi kordumise riski on võimalik vähendada elustiili muutmisega. Selleks tuleks piirata alkoholitarbimist, lõpetada suitsetamine, langetada kehakaalu ja parandada toitumisharjumusi. Soovitatav on mõõdukas kehaline koormus.
Küsimuste korral ning lisateabe saamiseks pöörduge palun oma raviarsti või õe poole.
Kontaktandmed
Ida-Tallinna Keskhaigla, Ravi 18, Tallinn • Tel 666 1900
ITK529
Käesolev infomaterjal on kooskõlastatud 01.01.2026. a
 Terviseportaal
Terviseportaal