В помощь маме новорожденного
Имея 220-летнюю историю, женская больница Восточно-Таллиннской центральной больницы с 2008 года признана больницей, доброжелательной к ребенку.
Это значит, что:
-
в нашей больнице малышей не разлучают с мамами;
-
мы поощряем контакт «кожа к коже» между родителями и их ребенком и создаем условия для успешного кормления грудью в будущем;
-
мы знаем, что уникальная живая ткань, такая как грудное молоко, является наиболее ценной пищей для новорожденного.
Полезно знать!
-
Во время кормления грудью не спите и следите за самочувствием ребенка!
-
Всегда поднимайте ребенка обеими руками и не торопясь, чтобы ребенок не упал!
-
Передвигайтесь с ребенком по больнице в детской коляске.
Поздравляем – Вы стали родителем! Цель данного справочника – предоставить информацию об изменениях, происходящих в организме женщины в послеродовой период, и рекомендации по их преодолению. В нем также содержится информация о том, как правильно и успешно кормить ребенка грудью, и практические советы по уходу за новорожденным ребенком в домашних условиях.
БЕЗОПАСНОСТЬ ДОМА
Чтобы создать безопасную среду для роста ребенка и избежать несчастных случаев, родители могут заблаговременно оценить обстановку в доме и принять меры для повышения безопасности малыша и предотвращения несчастных случаев.
Благополучие ребенка на 100% зависит от заботы взрослых.
Безопасный сон:
1) всегда укладывайте ребенка спать на спину. Не позволяйте младенцам спать на животе, пока они не научатся переворачиваться;
2) ребенок должен спать в своей кроватке, колыбели или коляске. Не спите в одной кровати с ребенком. Если Вы хотите, чтобы ребенок спал рядом с Вами, поставьте детскую кроватку рядом с Вашей;
3) лучше всего для ребенка подойдет кровать с более жестким матрасом и ровной поверхностью. Ребенок ни в коем случае не должен спать на мягком диване, кровати или других мягких предметах. Также не рекомендуется позволять ребенку спать на надувном матрасе. Никогда не позволяйте ребенку спать в автокресле, кроме как в машине;
4) держите подушки, мягкие игрушки и другие мягкие предметы подальше от кроватки. Не используйте мягкие подстилки в детской кровати;
5) не накрывайте голову ребенка во время сна;
6) одевайте ребенка послойно, чтобы он был в тепле и не перегревался. Вы также можете использовать детский спальный мешок в соответствии с размером и весом ребенка. Не используйте утяжеленные одеяла или пеленальные одеяла;
7) поддерживайте температуру в помещении на разумном уровне, чтобы не допустить перегрева ребенка;
8) бросьте курить и не позволяйте никому курить в Вашем доме или машине;
9) кормить ребенка грудью, если это возможно.

Безопасная среда для сна для детей 0-1 года
КОРМЛЕНИЕ ГРУДЬЮ
Кормление грудью – лучший и простой способ кормления ребенка в течение первого года жизни. Всемирная организация здравоохранения рекомендует кормить ребенка исключительно грудным молоком в течение первых шести месяцев жизни и, по возможности, продолжать кормить грудью на втором году жизни ребенка.
Грудное молоко и его образование – это естественное явление. После родов изменение уровня гормонов в организме запускает выработку молока. В зависимости от того, как ребенок сосет, количество и состав молока увеличивается на 2-4-й день.
Колострум, или молозиво, – это первое молоко в груди, которое появляется уже во время беременности и в первые дни после родов. Количество молозива небольшое, оно выделяется маленькими капельками и содержит все, что необходимо ребенку в первые дни – питательные вещества, витамины и защитные антитела.
Помимо этого, молозиво:
- защищает ребенка от инфекционных заболеваний,
- снижает заболеваемость неинфекционными заболеваниями,
- подготавливает нежную пищеварительную систему ребенка к работе,
- защищает ребенка от желтухи новорожденных благодаря своему слабительному эффекту.
Ребенка необходимо кормить грудью так часто, как он хочет, начиная со второго дня жизни и не менее 8 раз в день. В течение дня перерыв между временем кормления не должен быть дольше трех часов, при необходимости ребенка необходимо будить.
Частое кормление грудью увеличивает количество молока и его жирность.
В первый месяц жизни ребенку не следует предлагать бутылочку или пустую соску, поскольку соска может помешать ребенку освоить правильную технику сосания.
В первые шесть месяцев жизни ребенок получает все необходимое для роста и развития из грудного молока. Дополнительная жидкость (вода, чай, сок) в это время не нужна.
Ребенок получил необходимое количество грудного молока, если:
- он ест не менее 8 раз в день
- он много писает, не менее 6-8 раз в день;
- в течение 2 недель кал стал желтым и имеет кислый запах, иногда кал может быть жидким. Количество дефекаций у ребенка, находящегося на грудном вскармливании, сильно варьируется. Совершенно нормально, если ребенок какает после каждого приема пищи или же раз в неделю;
- прибавляет в весе не менее 500-600 граммов в месяц (прибавка веса в первый месяц должна рассчитываться по наименьшему известному весу, а не по весу при рождении);
- прибавляет в росте.
Ребенок не ест одинаковое количество во время каждого приема пищи, и у него еще не установился режим дня и ночи. Некоторые дети прикладываются к груди надолго – на 30-40 минут – и затем отдыхают в течение часа. Другие хотят сосать меньше, но чаще, а третьи едят быстро и довольствуются трехчасовыми перерывами. Мы рекомендуем предлагать во время одного кормления обе груди. Если ребенок находится на груди правильно, он может сосать так долго, как хочет, но мы рекомендуем кормить его грудью не дольше 40 минут, чтобы между кормлениями был разумный перерыв.
Со временем у ребенка вырабатывается собственный ритм питания, но все же стоит следить за тем, чтобы ребенок ел не менее 8 раз в день.
После каждого кормления, если вырабатывается достаточное количество грудного молока, мы рекомендуем помочь ребенку выпустить проглоченный воздух, подержав его в вертикальном положении на руках, на груди или на плече в течение короткого времени (до 10 минут). Иногда звук отрыжки, обусловленный выходом воздуха, слышно в вертикальном положении очень громко, в других случаях это может происходить непосредственно перед новым кормлением.
Не рекомендуется проводить основные мероприятия по уходу за ребенком сразу после кормления (например, смену подгузника или одежды), так как это может вызвать у ребенка обильное срыгивание. Если необходимо поменять одежду или подгузник, делать это следует осторожно, следя, не поднимая ножки ребенка высоко, чтобы они сильно не давили на живот, а также не поворачивать его быстро с боку на бок.
Признаки правильной техники сосания (рис. 1):
- все тело ребенка обращено к матери – они прижаты друг к другу, живот к животу;
- перед тем, как взять грудь, нос ребенка находится на одном уровне с соском матери;
- рот ребенка широко открыт, голова находится в слегка вытянутом положении и у него появляется двойной подбородок;
- кончик носа, подбородок и щеки сосущего ребенка прижаты к груди матери;
- нижняя губа ребенка вывернута наружу;
- щеки ребенка круглые, при сосании не образуются ямочки на щеках;
- сосание чередуется с глотанием;
- после кормления грудью сосок круглый, а не треугольный; грудь становится мягче.
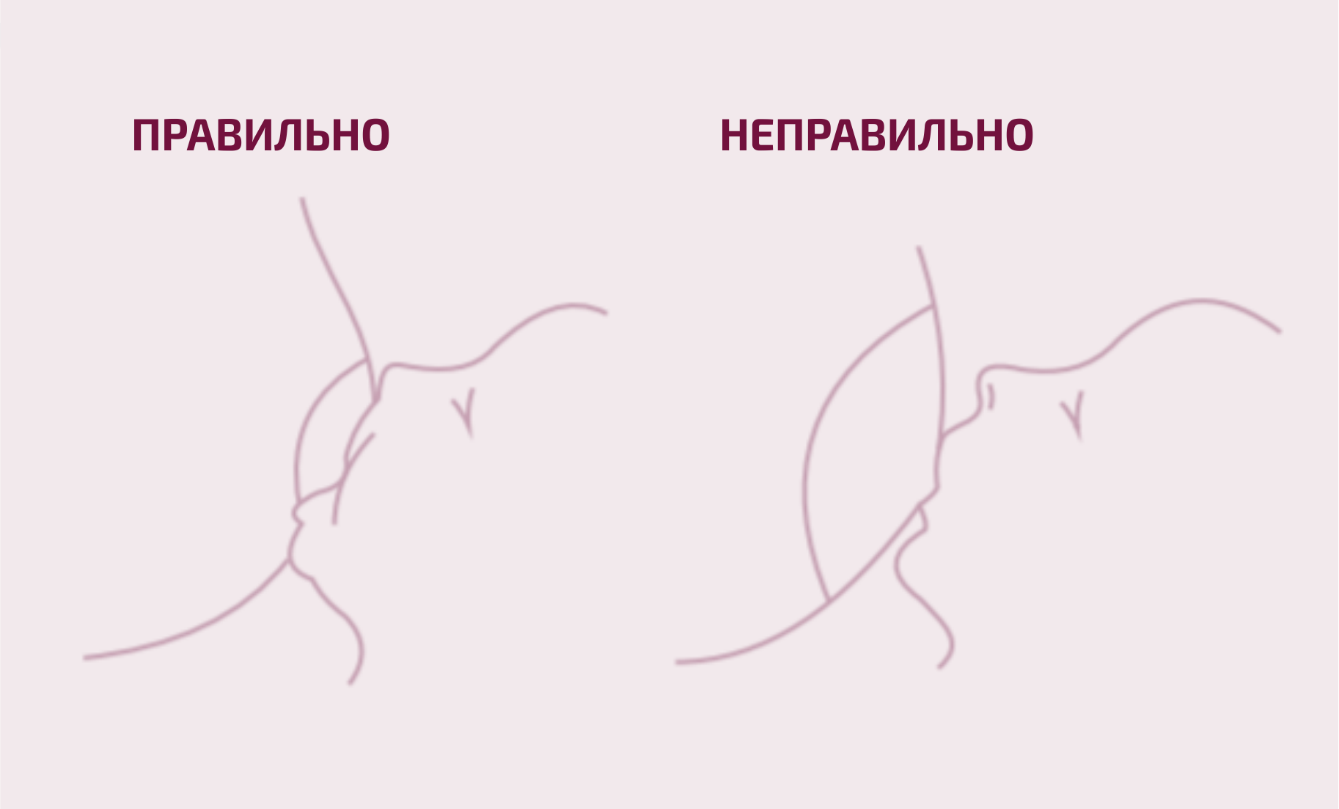
Рисунок 1. Автор Юлле Лембер (брошюра Эстонского общества поддержки рождения и грудного вскармливания (SIET) «Материнское молоко лучше для ребенка», часть II)
Помните!
- Мойте руки перед кормлением грудью!
- Грудь всегда чистая и не требует подготовки.
- Для кормления грудью следует выбрать удобное положение, так как новорожденному может потребоваться больше времени.
Застой молока и болезненность сосков
Застой молока происходит чаще всего на 2-5-й день после родов, когда количество молока в груди значительно увеличивается. Грудь может стать тяжелой, горячей, болезненной и твердой. Может возникнуть умеренная температура (до 37,5°C), которая обычно проходит сама при частом кормлении грудью. Неприятные ощущения будет меньше, если Вы часто кормите грудью с первых дней жизни. Неприятные ощущения обычно исчезают в течение примерно 7 дней.
Как облегчить неприятные ощущения при застое молока?
- Ребенка следует часто кормить грудью.
- Необходимо следить за тем, чтобы техника сосания всегда была правильной.
- Между кормлениями прикладывайте к груди чистый лист белокочанной капусты, хранившийся в холоде. Меняйте его каждые 4 часа или чаще.
- Перед кормлением сцедите немного молока из груди, чтобы уменьшить отек и ребенку было легче взять грудь в рот. Часто это лучше делать под теплым душем или с помощью теплого обертывания.
- Если после кормления грудь остается болезненной и твердой, приложите к ней что-нибудь холодное на 15–20 минут.
В первые недели после родов соски могут быть чувствительными или болезненными, даже если ребенок всегда сосал грудь правильно. В этом случае после кормления на соски можно наносить мазь, содержащую смягчающий ланолин.
Трещины на сосках указывают на то, что ребенок сосет неправильно. Стоит внимательно следить за техникой сосания ребенка.
Как увеличить количество грудного молока?
Чем чаще ребенок сосет грудь, тем быстрее организм научится вырабатывать необходимое ребенку количество молока. Кормление грудью будет получаться лучше, если Вы дадите себе и своему ребенку время на обучение.
Отдыхать вместе с ребенком. Хорошо было бы, находясь еще в роддоме, научиться кормить грудью лежа. Когда Вы лежите вместе с ребенком, легче привыкнуть к кормлению грудью ночью и днем. Ночное кормление увеличивает количество молока.
Питаться сбалансированно и полноценно. Состав грудного молока не зависит напрямую от рациона матери, но для обеспечения хорошего самочувствия нужно питаться регулярно и полноценно. Лучшее всего утолять жажду водой.
Сцеживание грудного молока вручную
Сцеживание грудного молока вручную – это выдавливание грудного молока из груди пальцами.
Сцеживание грудного молока вручную – это важный навык, позволяющий:
- уменьшить неприятные ощущения при застое молока;
- вызвать и поддерживать лактацию, если состояние ребенка не позволяет эффективно кормить грудью;
- увеличить количество грудного молока в груди.
Сцеживание грудного молока вручную
- Сначала тщательно вымойте руки и выберите подходящую чистую емкость для молока.
- Найдите для себя удобное положение.
- Перед сцеживанием рекомендуется выпить теплый напиток, положить на грудь теплый предмет, сделать легкий массаж груди и погладить грудь по направлению к соску, чтобы помочь молоку выйти из груди.
- При сцеживании вручную расположите большой и указательный пальцы на расстоянии примерно 3 см от соска так, чтобы рука образовывала форму буквы С, а сосок находился посередине прямой линии между пальцами (рис. 2).
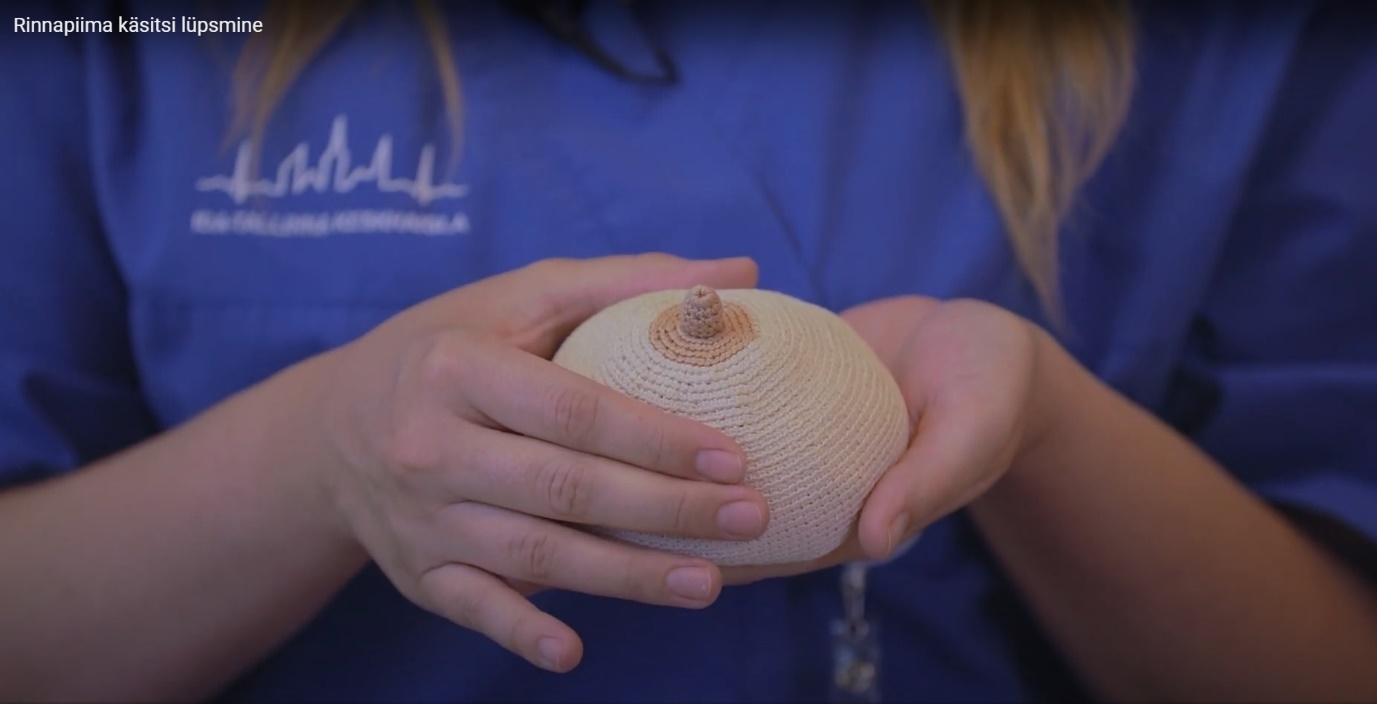
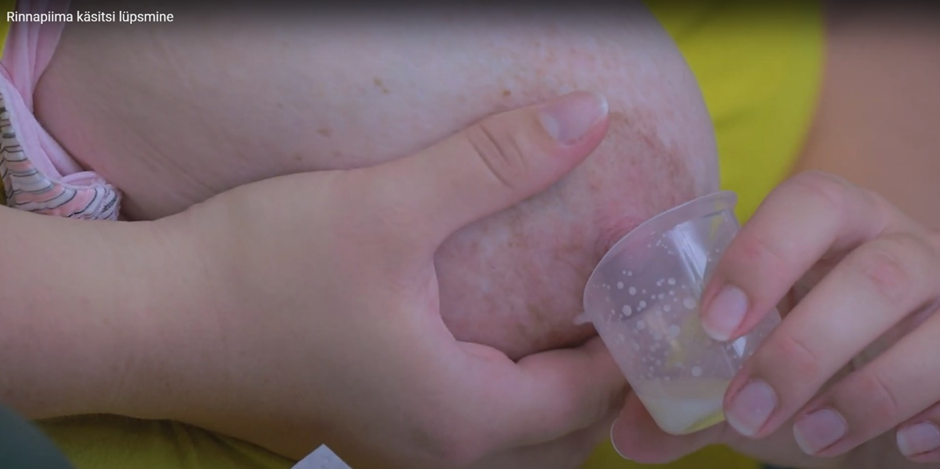
Рисунок 2. Положение пальцев при сцеживании грудного молока вручную.
- Сожмите грудь пальцами по направлению к груди, ритмично надавите в направлении соска несколько раз, соберите капельки молока в емкость (рисунок 3).

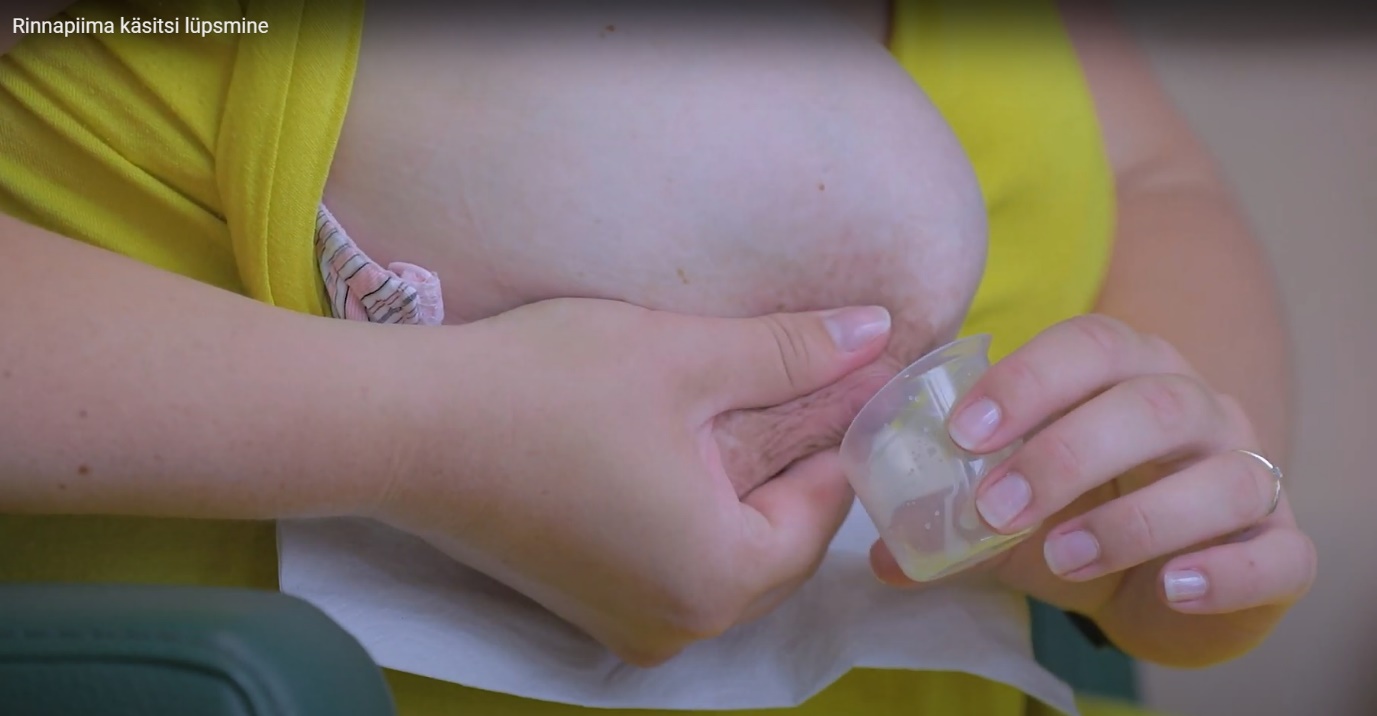
Рисунок 3. Сцеживание грудного молока вручную
Выделение молока может занять несколько минут, поэтому наберитесь терпения. Через некоторое время поменяйте положение пальцев на груди, чтобы опустошить другие молочные протоки и сцедить молоко из другой груди.
ХРАНЕНИЕ ГРУДНОГО МОЛОКА
- Храните сцеженное грудное молоко в чистой и закрытой емкости.
- Отметьте на емкости для грудного молока дату и время сцеживания.
| Хранение | |
| Свежее грудное молоко (при комнатной температуре) | 4 часа |
| В обычном холодильнике (+4 – +8°С) | 4 суток |
| В глубокой заморозке | 6 месяцев |
| Размороженное грудное молоко | 24 часа в холодильнике |
- Для кормления ребенка грудное молоко матери можно хранить при комнатной температуре в течение 4 часов с момента сбора.
- Свежесобранное (сцеженное вручную или с помощью молокоотсоса) грудное молоко не нужно подогревать, его можно сразу использовать.
- Молоко, предназначенное для хранения, следует поместить в холодильнике как можно дальше от дверцы, чтобы колебания температуры при открывании дверцы не влияли на хранящееся молок.
- Свежесцеженное теплое молоко не следует добавлять в уже охлажденное или замороженное в холодильнике молоко. Также лучше всего охладить только что сцеженное молоко, прежде чем добавлять его к ранее сцеженному и охлажденному.
- Грудное молоко, которое было сцежено и охлаждено в течение дня, можно собрать в один пакет и поместить в морозильную камеру. Не забудьте ОБЯЗАТЕЛЬНО написать на нем дату!
- Грудное молоко глубокой заморозки (от -4 °C до -20 °C) можно хранить до 6 месяцев. Имейте в виду, что глубокое замораживание приводит к увеличению объема грудного молока. Наполняя грудным молоком упаковку для хранения (пластиковую бутылку для хранения продуктов питания, пакет для заморозки и т. д.), важно оставить немного места сверху, так как при замораживании молоко увеличивается в объеме. Все упаковки для сбора грудного молока должны быть промаркированы с указанием даты сцеживания и имени ребенка или матери. Храните небольшими порциями (например, 50-60-100-120 мл), чтобы в дальнейшем не тратить размороженное грудное молоко.
ПОДГОТОВКА ГРУДНОГО МОЛОКА К ИСПОЛЬЗОВАНИЮ
- Предпочтительный вариант – кормить ребенка свежим грудным молоком (не старше 4 часов), так как оно всегда качественнее охлажденного или замороженного. Свежее молоко содержит антиоксиданты, витамины, белки, жиры и пробиотики, материнские секреторные антитела IgA и обладает самой высокой иммунологической активностью.
- Варианты размораживания замороженного молока:
- Поместите необходимое количество замороженного грудного молока на ночь в холодильник для размораживания. Медленно размороженное грудное молоко можно использовать на следующий календарный день.
- Замороженное грудное молоко можно разморозить водой комнатной температуры, поместив пакеты в емкость с водой комнатной температуры. Однако стоит отдавать предпочтение медленной разморозке в холодильнике, поскольку при этом потеря жира будет меньше, чем при разморозке в теплой воде.
- Для размораживания замороженного грудного молока можно также использовать безводный нагрев, т. е. размораживание при комнатной температуре.
Подогрев грудного молока до температуры тела
- Нагрейте грудное молоко, взятое из холодильника, до температуры тела: проще всего это сделать с помощью теплой воды (максимум 40°C) в течение 20 минут. Наберите необходимое количество молока в емкость (стаканчик с завинчивающейся крышкой или шприц с колпачком) и поместите его в теплую воду, чтобы подогреть (например, на время кормления ребенка).
- Если используется горячая вода (> 40 °C), время на водяной бане сокращается. NB! ВСЕГДА проверяйте температуру подогретого грудного молока, которое Вы даете ребенку, на тыльной стороне ладони, капнув несколько капель на кожу. Если подогретое грудное молоко имеет правильную температуру, перемешайте его перед тем, как давать ребенку.
- Быстрое нагревание (кипятком и в микроволновой печи) грудного молока запрещено, так как при этом методе не происходит перемешивание молока. Молоко нагревается неравномерно, что приводит к снижению в молоке содержания жира и активности биологически активных веществ.
Использование размороженного молока и повторное замораживание
- Уже размороженное грудное молоко не подлежит повторной заморозке!
- Излишки размороженного грудного молока необходимо выбросить.
Кормление ребенка размороженным грудным молоком
Молоко, которым Вы кормите ребенка, должно иметь температуру тела, но не выше 37°С. Прежде, чем давать ребенку молоко, температуру молока следует проверить тыльной стороной ладони или термометром для жидкостей. Подогретое грудное молоко необходимо употребить в течение 2 часов. Молоко желательно давать ребенку из маленькой чашки, стаканчика или ложки.
Использование молозива, собранного до родов
Собранное до родов молозиво следует хранить в закрытых емкостях, например, в шприцах с колпачком объемом 1–5 мл. На емкостях с молозивом должны быть указаны имя матери и дата сбора молозива. Пере тем, как поехать в роддом емкости должны необходимо поместить в пластиковый пакет minigrip и храниться в холоде по пути в роддом. Емкости с молозивом в пакете minigrip хранятся в морозильной камере холодильников роддома, предусмотренных для пациентов. Новорожденным с риском гипогликемии и с аномалиями развития, осложняющими кормления грудью, в первые дни жизни может потребоваться вскармливание молозивом, сцеженным до родов.
Все дети разные, поэтому могут возникнуть вопросы по поводу кормления грудью. За помощью следует обращаться до того, как вопрос превратиться в проблему!
КОНСУЛЬТАЦИИ ПО КОРМЛЕНИЮ ГРУДЬЮ
На прием к акушерке-консультанту по кормлению грудью рекомендуется приходить с ребенком.
Консультация бесплатна и проводится на эстонском, русском и английском языках.
Записаться на прием и телефонную консультацию в будние дни можно по телефону 666 1900 или через terviseportaal.ee.
В консультационном кабинете по кормлению грудью оказывают помощь матерям, испытывающим проблемы с кормлением ребенка или здоровьем груди. В консультационный кабинет по кормлению грудью можно обращаться с любыми вопросами – о состоянии груди, болезненности груди, о привычках ребенка во время сосания, проблемах с набором веса, о подходящем по возрасту дополнительном питании, об отлучении от груди и т. д. Дополнительную информацию можно найти по адресу: https://www.sunnitusmaja.ee/sunnitus/sunnitusosakond/imetamisnoustamine/
Консультационный кабинет по кормлению грудью:
в отделении Рави (Рави, 18) на первом этаже роддома, кабинет 128.
- Кабинет работает по будним дням.
- Телефонную консультацию можно получить по номеру 620 7453.
в отделении Ярве (Энергия, 8), на 1-м этаже, кабинет 118.
- Кабинет работает по будним дням.
- Телефонную консультацию можно получить по номеру 606 7606.
в отделении Магдалеэна (Пярнуское шоссе, 104), на 1-м этаже, кабинет 120.
- Кабинет работает по будним дням.
- Телефонную консультацию можно получить по номеру 606 7849.
УХОД ЗА НОВОРОЖДЕННЫМ
Мы рекомендуем выполнять действия по уходу за ребенком во время смены подгузников перед кормлением грудью.
ПЕЛЕНАНИЕ И ПЕРЕОДЕВАНИЕ
Пеленать ребенка можно свободно, т. е. оставляя руки свободными. Можно использовать одноразовые подгузники, но оставляя пупочную ранку свободной (подверните край подгузника). В помещении не нужно использовать шапку или перчатки.
Выбирайте для малыша удобную и приятную для кожи одежду, избегайте длинных лент, шнуров, в которых ребенок может запутаться при повороте. Одевая малыша, обязательно учитывайте температуру воздуха в комнате или на улице, поэтому лучше одевать ребенка в многослойно, что позволит при необходимости снять или добавить дополнительную одежду, чтобы избежать риска перегрева или переохлаждения. Терморегуляция тела развивается в течение первого года жизни. Слабое функционирование потовых желез повышает риск перегрева при высоких температурах. Перегрев – одна из причин синдрома внезапной детской смерти.
Поверхность для пеленания должно быть прочной, надежной, иметь высокие края и быть нескользкой. Все необходимое для пеленания, одевания или мытья ребенка должно быть под рукой.
Не оставляйте ребенка на поверхности для пеленания без присмотра.
ПУПОВИНА И УХОД ЗА ПУПКОМ
Пуповина высыхает и отпадает между 3 и 45 днями жизни, чаще между 8 и 14 днями.
При уходе за пупком отдавайте предпочтение сухому и открытому методу.
Область пупка должно быть сухой и без покраснений. Пупок следует протирать кипяченой (охлажденной) водой. Важно очищать края пуповины между кожей и пуповиной, осторожно оттягивая пуповину от резинки или зажима для пуповины. Перемещение пуповины не причиняет ребенку боли. Это можно делать несколько раз в день, а также после купания. Не закрывайте область пупка подгузником, а также марлей или пластырем. После отпадания пуповины пупочную рану следует очищать 3-4 раза в день в течение примерно одной недели до ее окончательного заживления. Если область пупка покраснела, опухла, имеет неприятный запах и воспаляется, обратитесь к семейному врачу.
КУПАНИЕ
Ребенка можно купать в тот же день после возвращения домой из роддома, если в тот же день ребенку не была сделана прививка. Рекомендуемая температура в ванной комнате должна быть не менее 25 °C, а воды для купания – 37 °C. Для купания подходит обычная водопроводная вода, добавлять в нее что-либо не нужно. Купать ребенка можно каждый день, но детское мыло использовать только 1-2 раза в неделю, иначе кожа будет чрезмерно сухой. Во время купания пупок можно мочить. По возможности купайте ребенка каждый раз в одно и то же время. Если кожа ребенка сухая, можно нанести подходящий для ребенка лосьон для тела или увлажняющий детский крем. После купания наденьте на голову ребенка шапочку, пока она не высохнет.
Вечернее купание обычно способствует хорошему сну ребенка.
УХОД ЗА КОЖЕЙ
Чистая вода – лучший способ ухода за новорожденным. Для очистки области подгузника используйте проточную водопроводную воду. Избегайте использования влажных салфеток. В случае возникновения проблем (например, сухости кожи, опрелостей, сыпи или воспаления) следует использовать специальные средства по уходу за кожей младенца. Если кожа ребенка сухая, ее можно увлажнять кремом несколько раз в течение дня. Для предотвращения появления опрелостей важно тщательно высушить все складочки после мытья, в том числе за ушами, подбородочную складку, зону подмышек и паховую область. В случае покраснения, воспаления или сыпи обязательно проконсультируйтесь с семейным врачом.
ОЧИЩЕНИЕ ГЛАЗ
Цель ухода за глазами – поддержать чистоты области глаз и способствовать открытию врожденной закупорки слезных протоков с помощью массажной техники очищения глаз. В большинстве случаев врожденная закупорка слезного канала проходит к 3-й неделе жизни. Врожденная закупорка слезных протоков может проявляться в виде слезящимися и гноящихся глаз.
Дополнительная информация:
Очищайте глаза от внешнего угла глаза к внутреннему теплой кипяченой водой, используя для каждого глаза отдельный ватный диск. Предпочтение следует отдавать косметическим салфеткам, продающимся в аптеках, которые не оставляют ворсинкок.
Проводить уход за глазами рекомендуется не менее двух раз в день, например, утром и вечером. При необходимости можно делать это чаще.
ОЧИЩЕНИЕ НОСА
Иногда новорожденные сопят. Носовые ходы ребенка могут иметь отек из-за сухого воздуха и гормонов матери. В этом случае необходимо закапать в нос ребенка физиологический раствор, который увлажнит слизистую и уменьшит отек. Ребенок после этого может чихнуть, при этом из носовых ходов выходят размягченные корочки. Удалите их носовым платком. Если в носу много секрета и он мешает ребенку, можно использовать назальный насос.
ПОДСТРИГАНИЕ НОГТЕЙ
Лучше всего стричь ногти ребенку во время сна, когда он спокоен и не двигается. Используйте детские ножницы с круглыми концами или кусачки для ногтей. Убедитесь, что ножницы с острыми кончиками имеют загнутые кончики. Подстригайте ногти слегка и только их острые края, чтобы ребенок не мог поцарапаться или пораниться. Подстригайте когти младенца прямо, чтобы предотвратить врастание уголков ногтей. Если вы повредили кожу вокруг ногтя, заклейте поврежденный участок пластырем.
ПЕРВАЯ ПРОГУЛКА НА УЛИЦЕ
Вы можете выходить на улицу с новорожденным ребенком с самого рождения, если Вы чувствуете, что готовы к этому, ребенок здоров и педиатр не сообщил Вам о каких-либо мерах предосторожности, которые препятствовали бы выходу ребенка на улицу.
Следует обращать внимание на экстремальные погодные условия. Не следует оставлять детей спать под прямыми солнечными лучами – есть риск перегрева. Зимой, в холодное время, рекомендуется сначала несколько дней потренироваться спать в помещении с открытым окном, а с недельного возраста выходить на улицу, и желательно при температуре не ниже -10°C.
Ребенок одет достаточно тепло, если после того, как Вы пришли с улицы, шейная складка ребенка будет теплой.
КАЛ
В первые несколько дней кал ребенка имеет черновато-зеленый цвет. Такой кал называется меконием. В течение следующих 2 недель кал станет желтым и будет имеет кислый запах, иногда кал может быть жидким. Частота испражнений ребенка, находящегося на грудном вскармливании, варьируется (после каждого приема пищи до одного раза в неделю).
БОЛИ, ВЫЗВАННЫЕ ГАЗАМИ
По мере того, как пищеварительная система ребенка адаптируется к самостоятельному пищеварению в течение 2-3 месяцев, в это время чаще возникают боли, обусловленные газами. Специфического лекарства от этого не существует, поскольку причины повышенного газообразования различны.
Некоторые рекомендации
После кормления грудью подержите ребенка в вертикальном положении от нескольких до десяти минут, чтобы выпустить отрыжку, то есть воздух, который он проглотил во время сосания.
- Два-три раза в день укладывайте ребенка на живот на полчаса. Это укрепит его мышцы живота. Не оставляйте ребенка на это время одного.
- Чтобы облегчить боли, вызванные газами, можно осторожно поглаживать живот по часовой стрелке.
- Поскольку боли, вызванные газами, чаще всего возникают во второй половине дня или вечером, постарайтесь запланировать купание на это время. Теплая вода расслабляет и газы выходят легче.
- В аптеках без рецепта можно приобрести ряд лекарств для облегчения газовых болей, вызванных газами: Саб-Симплекс и Эспумизан. Перед их применением проконсультируйтесь со своим семейным врачом.
ТЕМПЕРАТУРА ТЕЛА
После рождения температура тела новорожденного зависит от температуры окружающей среды. Нормальная температура тела младенца составляет 36,5-37,3°C. Если температура окружающей среды комфортна для ребенка, он не будет потеть или вести себя беспокойно из-за холода. Подходящая температура окружающей среды может быть разной для разных детей и будет меняться в течение первых недель жизни.
Гипотермия, или переохлаждение, – это состояние, при котором температура тела ниже 35°C. Недоношенные новорожденные и/или новорожденные с недостаточным весом чаще всего не могут поддерживать температуру тела.
Гипертермия, или перегрев, – это состояние, при котором температура кожи превышает 38°C. Если это не связано с болезненным состоянием, наиболее распространенной причиной повышения температуры является слишком теплая внешняя среда (кормление грудью, большое количество одежды и т. д.).
ВИТАМИН D
С 7-го дня жизни начинайте давать ребенку витамин D. Если ребенок получает только грудное молоко, количество витамина D составляет 400 активных единиц (IU) один раз в день перед едой. Витамин D рекомендуем давать до второго года жизни. Если ребенок съедает не менее литра заменителя грудного молока в день, витамин D ему не нужен. В случае комбинированного питания количество витамина D рассчитывает врач. Витамин D можно приобрести в аптеках без рецепта.
ВОЖДЕНИЕ И ДВИЖЕНИЕ С РЕБЕНКОМ
Во время передвижения на автомобиле всегда используйте автолюльку, соответствующую весовой категории; своевременно замените ее на автокресло, поскольку, как правило, она рассчитана на использование до 15 месяцев или в соответствии с весовой категорией. Устанавливайте люльку только спиной по направлению движения.
Запрещается перевозить ребенка в автолюльке на пассажирском сиденье рядом с водителем, если в автомобиле активирована передняя подушка безопасности (airbag).
Когда ребенок лежит в автолюльке, он должен находиться под углом 45 градусов; в слишком вертикальном положении подбородок ребенка прижимается к груди, что может вызвать затруднение дыхания, вплоть до того, что ребенок вообще не сможет дышать. Рекомендуется совершать только короткие поездки, не более 2 часов. Длительное пребывание в автолюльке создает нагрузку на шею и спину ребенка.
Не оставляйте ребенка одного в машине даже на короткое время.
ПОСЛЕРОДОВОЙ УХОД ЗА СОБОЙ И ВОССТАНОВЛЕНИЕ
Послеродовой период начинается с момента отслойки плаценты и заканчивается примерно через 6-8 недель после родов. В этот период проходят гормональные и физиологические изменения, произошедшие во время беременности и родов.
Послеродовые выделения из влагалища продолжаются 6-8 недель. Это связано с заживлением внутренней поверхности матки. Опасное кровотечение может возникнуть в течение 24 часов после родов, но сильное кровотечение может возникнуть и в первую неделю после родов, реже позже. В случае кровотечения, повышения температуры или выделений с неприятным запахом обратитесь за неотложной помощью в женскую клинику.
После родов мы рекомендуем пользоваться только гигиеническими прокладками и ежедневно осуществлять интимную гигиену. Принимать ванну, посещать бассейн и баню можно, когда кровотечение закончилось.
При желании для поддержки живота можно использовать бандаж или поддерживающий пояс. После кесарева сечения не накладывайте бандаж на область раны.
ПОСЛЕРОДОВОЙ УХОД ЗА ОБЛАСТЬЮ ПРОМЕЖНОСТИ
В первые несколько дней после родов может наблюдаться припухлость и болезненность промежности из-за растяжения и разрыва тканей. Нити рассосутся и отек в области промежности пройдет через пару недель.
- В случае серьезной травмы промежности не рекомендуется сидеть прямо в течение 3-5 дней. Сидите на подушке с отверстием или сделайте сами U-образное основание для сидения.
- Мойте область промежности чистой проточной водой по направлению спереди назад после каждого посещения туалета, чтобы предотвратить инфицирование раны.
- При возможности делайте для раны воздушные ванны.
- В случае отека на рану можно положить холодный компресс.
- Как только боль и отек спадут, можно приступать к тренировке мышц тазового дна.
МЕНСТРУАЦИЯ И ПОЛОВАЯ ЖИЗНЬ
Если Вы не кормите грудью, то первая менструация обычно начинается через 4-8 недель после родов. Во время кормления грудью менструации может не быть, обычно она возобновляется после прекращения кормления.
К половой жизни можно вернуться, когда кровотечение прекратится и Вы почувствуете себя готовой к этому. Кормление грудью не защищает от беременности. Если Вы хотите избежать беременности, используйте презерватив. О других методах контрацепции Вам расскажут на послеродовом приеме.
БОЛЬ В ЖИВОТЕ
Боли в животе, вызванные сокращениями матки, могут возникать в течение нескольких недель после родов. Болезненные сокращения матки чаще всего возникают при повторных родах и во время кормления грудью; это связано с выделением такого гормона, как окситоцин. Матка достигает своих нормальных размеров до беременности в течение нескольких недель после родов.
Для лечения боли можно кратковременно принимать парацетамол 1000 мг 3 раза в день или ибупрофен 400 мг 3 раза в день.
МОЧЕИСПУСКАНИЕ
После родов может возникать переполнение или неполное опорожнение мочевого пузыря. Ходите в туалет регулярно каждые три часа. Если в первые разы мочеиспускание затруднено, можно использовать теплую проточную воду. В первые несколько месяцев после родов может возникнуть спонтанное недержание мочи, но оно обычно проходит в течение 3-6 месяцев при тренировке мышц тазового дна.
ЗАПОР
Во избежание запоров мы рекомендуем пить много жидкости, не менее полутора литров в день. Хорошо сбалансированный рацион питания также помогает при запорах. При крайней необходимости используйте слабительные средства, содержащие лактулозу.
ГЕМОРРОЙ
Геморрой – это расширение вен в области заднего прохода. Различают внешний и внутренний геморрой. Геморрой может вызывать боль. Для облегчения боли можно приложить к больному месту пакет со льдом или использовать безрецептурные лекарства.
ТРЕНИРОВКА МЫШЦ ТАЗОВОГО ДНА
Соответствующую информацию можно найти в информационном материале для пациентов: Восстановление после родов и кесарева сечения
ПОСЛЕ КЕСАРЕВА СЕЧЕНИЯ
Кесарево сечение – это операция, при которой ребенок рождается через разрез, сделанный в передней стенке живота и матке.
В домашних условиях для облегчения боли можно принимать парацетамол 1000 мг 3-4 раза в день и/или ибупрофен 400 мг 3 раза в день, если иное не назначено врачом. Пластырь для ран удаляют через 24 часа после операции. Решение о необходимости удаления нитей принимает лечащий врач. Чем раньше Вы начнете двигаться, тем быстрее восстановитесь после операции. Принимайте душ не реже одного раза в день и промывайте рану проточной водой, мылом или гелем для душа. Воздушные ванны помогают более быстрому заживлению раны. После кесарева сечения могут возникнуть боли в плечевом поясе или области шеи, в этом случае используйте безрецептурные обезболивающие в указанных выше дозах. Избегайте поднятия тяжестей (> 6 кг) в течение 6 недель.
ЭМОЦИОНАЛЬНОЕ СОСТОЯНИЕ ПОСЛЕ РОДОВ
Роды и последующее время связаны с разными, зачастую сильными эмоциями.
2/3 матерей испытывают бэби-блюз, то есть послеродовую хандру. В период от нескольких дней до нескольких недель после родов могут наблюдаться эмоциональные спады и подъемы – это может быть плаксивость, преувеличенная тревожность или даже ощущение опустошенности.
Рождение ребенка сопряжено с ответственностью, которая может вызывать беспокойство и тревожность, а также усталость. Это нормальные чувства, вызванные быстрыми изменениями уровня гормонов. Этому способствуют недостаток сна, усталость и чувство изоляции (как от работы, так и от общественной жизни).
Изменение образа жизни и адаптация могут принести множество эмоций и другому родителю, с которыми ему трудно справиться.
К симптомам послеродовой депрессии относятся:
- нарушения сна (даже когда ребенок спит)
- чрезмерное беспокойство (трудно избавиться от тревожных мыслей, даже если с ребенком все в порядке)
- чувство вины
- множественность эмоций (особенно злости и печали)
- потеря интереса и удовольствия от жизни
- бессилие справиться с повседневной жизнью
После родов могут возникать и тревожные расстройства.
Послеродовая депрессия и тревожные расстройства также могут возникать вместе.
Если у Вас появились признаки тревожного расстройства или депрессии, обратитесь к специалисту по душевному здоровью, акушерке, семейному врачу или гинекологу.
Послеродовые расстройства настроения и тревожные расстройства поддаются лечению.
СОСТОЯНИЯ, ПРИ КОТОРЫХ НЕОБХОДИМО ОБРАТИТЬСЯ В ОТДЕЛЕНИЕ ЭКСТРЕННОЙ МЕДИЦИНЫ
Если в течение двух месяцев после родов у Вас возникло одно из следующих состояний, обратитесь за неотложной помощью в женскую клинику.
- сильная головная боль, особенно после применения эпидуральной аналгезии во время родов
- повышенная температура тела выше 38 ° С и озноб
- маточное кровотечение
- сильная боль внизу живота
- покраснение и отек раны кесарева сечения
- неприятные или гнойные выделения из влагалища
- покраснение и болезненность груди
- затрудненное дыхание
- выраженный отек конечности
ПОСЛЕРОДОВОЙ ОСМОТР У ВРАЧА ИЛИ АКУШЕРКИ
Через два месяца после родов пройдите послеродовой осмотр, чтобы оценить заживление швов промежности и дать рекомендации по кормлению грудью и методам контрацепции. Записаться на прием в будние дни можно по телефону 666 1900 или через terviseportaal.ee.
ITK713
Данный информационный материал утвержден комиссией по качеству медицинских услуг Aktsiaselts Ida-Tallinna Keskhaigla 11.12.2024 (протокол № 17–24).
 Terviseportaal
Terviseportaal